Tarea 3 de introducción a la Fisiología.
PONTIFICIA UNIVERSIDAD CATOLICA MADRE Y MAESTRA.
Bienvenidos a la tercera semana de trabajo en la asignatura introducción a la fisiología, en la que se realizarán las siguientes actividades:
Introducción
La fisiología es el estudio de la función biológica. Durante este curso de fisiología, estudiamos la función humana a nivel de organismos completos, tejidos, células y moléculas. La fisiología es fundamental para la medicina y su estudio me proporcionará las habilidades y el conocimiento para una variedad de carreras tanto dentro como fuera de los campos científicos.
Este portafolio se esfuerza por brindarle un resumen de los temas que se dieron durante este curso, así como una breve opinión personal sobre dichos temas.
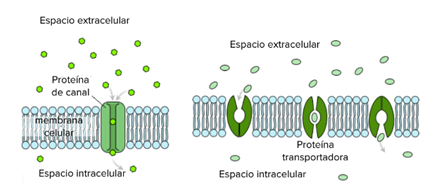
Transporte a través de la membrana celular.
Una de las grandes maravillas de la membrana celular es su capacidad para regular la concentración de sustancias dentro de la célula. Estas sustancias incluyen iones como Ca ++, Na +, K + y Cl–; nutrientes que incluyen azúcares, ácidos grasos y aminoácidos; y productos de desecho, en particular dióxido de carbono (CO2), que deben salir de la celda. La estructura bicapa lipídica de la membrana proporciona el primer nivel de control. Los fosfolípidos están fuertemente empaquetados y la membrana tiene un interior hidrofóbico. Esta estructura hace que la membrana sea selectivamente permeable. Una membrana que tiene permeabilidad selectiva permite que solo las sustancias que cumplan ciertos criterios pasen a través de ella sin ayuda. En el caso de la membrana celular, solo los materiales apolares relativamente pequeños pueden moverse a través de la bicapa lipídica (recuerde, las colas lipídicas de la membrana son apolares). Algunos ejemplos de estos son otros lípidos, gases de oxígeno y dióxido de carbono y alcohol. Sin embargo, los materiales solubles en agua, como la glucosa, los aminoácidos y los electrolitos, necesitan algo de ayuda para cruzar la membrana porque son repelidos por las colas hidrófobas de la bicapa de fosfolípidos.
Todas las sustancias que se mueven a través de la membrana lo hacen mediante uno de dos métodos generales, que se clasifican en función de si se requiere energía o no. El transporte pasivo es el movimiento de sustancias a través de la membrana sin el gasto de energía celular. Por el contrario, el transporte activo es el movimiento de sustancias a través de la membrana utilizando energía del trifosfato de adenosina (ATP).
Transporte pasivo.
Para comprender cómo las sustancias se mueven pasivamente a través de la membrana celular, es necesario comprender los gradientes de concentración y la difusión. Un gradiente de concentración es la diferencia de concentración de una sustancia en un espacio. Las moléculas (o iones) se esparcirán / difundirán desde donde están más concentradas hasta donde están menos concentradas hasta que se distribuyan por igual en ese espacio. (Cuando las moléculas se mueven de esta manera, se dice que descienden por su gradiente de concentración). Tres tipos comunes de transporte pasivo incluyen la difusión simple, la ósmosis y la difusión facilitada.
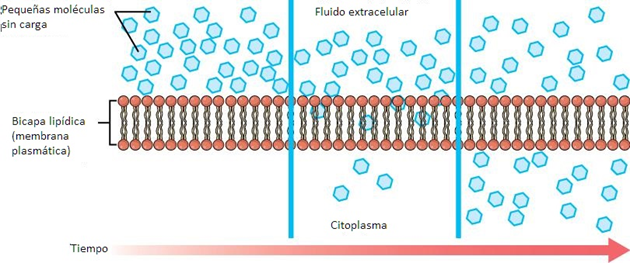
Siempre que una sustancia exista en mayor concentración en un lado de una membrana semipermeable, como la membrana plasmática, cualquier sustancia que pueda descender por su gradiente de concentración a través de la membrana lo hará. Considere las sustancias que pueden difundirse fácilmente a través de la bicapa lipídica de la membrana celular, como los gases oxígeno (O2) y CO2. El O2 generalmente se difunde en las células porque está más concentrado fuera de ellas, y el CO2 generalmente se difunde fuera de las células porque está más concentrado dentro de ellas. Ninguno de estos ejemplos requiere energía por parte de la célula y, por lo tanto, utilizan el transporte pasivo para moverse a través de la membrana. Antes de continuar, debe revisar los gases que pueden difundirse a través de la membrana celular.
Debido a que las células consumen oxígeno rápidamente durante el metabolismo, normalmente hay una concentración más baja de O2 dentro de la célula que en el exterior. Como resultado, el oxígeno se difundirá desde el líquido intersticial directamente a través de la bicapa lipídica de la membrana y hacia el citoplasma dentro de la célula. Por otro lado, debido a que las células producen CO2 como un subproducto del metabolismo, las concentraciones de CO2 aumentan dentro del citoplasma; por lo tanto, el CO2 se moverá desde la célula a través de la bicapa lipídica hacia el líquido intersticial, donde su concentración es menor. Este mecanismo de propagación de moléculas desde donde están más concentradas hasta donde están menos concentradas es una forma de transporte pasivo llamado difusión simple.
La ósmosis es la difusión de agua a través de una membrana semipermeable. El agua puede moverse libremente a través de la membrana celular de todas las células, ya sea a través de los canales de proteínas o deslizándose entre las colas lipídicas de la propia membrana. Sin embargo, es la concentración de solutos dentro del agua lo que determina si el agua entrará o no en la célula, saldrá de la célula o ambos.
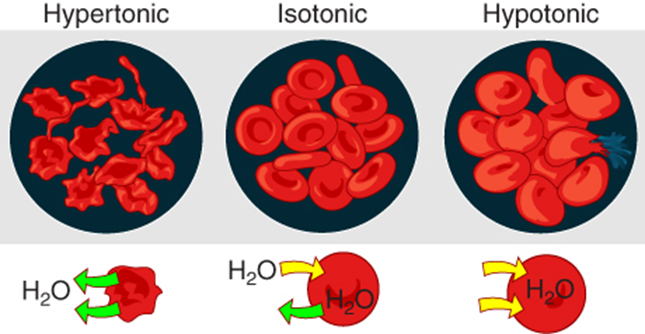
La ósmosis es la difusión de agua a través de una membrana semipermeable a lo largo de su gradiente de concentración. Si una membrana es permeable al agua, aunque no a un soluto, el agua igualará su propia concentración al difundirse al lado de menor concentración de agua (y por lo tanto al lado de mayor concentración de soluto). En el vaso de precipitados de la izquierda, la solución del lado derecho de la membrana es hipertónica.
Los solutos dentro de una solución crean presión osmótica, una presión que tira del agua. La ósmosis ocurre cuando hay un desequilibrio de solutos fuera de una célula frente a dentro de la célula. Cuanto más soluto contenga una solución, mayor será la presión osmótica que tendrá esa solución. Se dice que una solución que tiene una concentración de solutos más alta que otra solución es hipertónica. Las moléculas de agua tienden a difundirse en una solución hipertónica porque la presión osmótica más alta atrae el agua.
Si se coloca una célula en una solución hipertónica, las células se marchitarán o cremarán cuando el agua abandone la célula a través de la ósmosis. Por el contrario, se dice que una solución que tiene una concentración de solutos más baja que otra solución es hipotónica. Las células en una solución hipotónica absorberán demasiada agua y se hincharán, con el riesgo de estallar eventualmente, un proceso llamado lisis. Un aspecto crítico de la homeostasis en los seres vivos es crear un entorno interno en el que todas las células del cuerpo se encuentran en una solución isotónica, un entorno en el que dos soluciones tienen la misma concentración de solutos (igual presión osmótica). Cuando las células y sus entornos extracelulares son isotónicos, la concentración de moléculas de agua es la misma fuera y dentro de las células, por lo que el agua fluye tanto hacia adentro como hacia afuera y las células mantienen su forma (y función) normal. Varios sistemas de órganos, en particular los riñones, trabajan para mantener esta homeostasis.
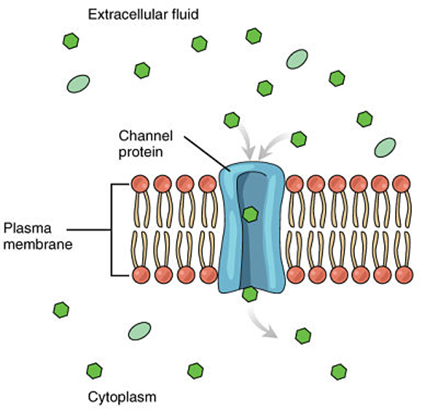
Para todos los métodos de transporte descritos anteriormente, la célula no gasta energía. Las proteínas de membrana que ayudan en el transporte pasivo de sustancias lo hacen sin el uso de ATP. Durante el transporte activo, se requiere ATP para mover una sustancia a través de una membrana, a menudo con la ayuda de transportadores de proteínas, y generalmente contra su gradiente de concentración. Uno de los tipos más comunes de transporte activo involucra proteínas que sirven como bombas. La palabra «bombear» probablemente evoca pensamientos sobre el uso de energía para inflar el neumático de una bicicleta o una pelota de baloncesto. De manera similar, la energía del ATP es necesaria para que estas proteínas de membrana transporten sustancias (moléculas o iones) a través de la membrana, generalmente en contra de sus gradientes de concentración (de un área de baja concentración a un área de alta concentración). La bomba de sodio-potasio, que también se llama N + / K + ATPasa, transporta el sodio fuera de la célula mientras mueve el potasio al interior de la célula. La bomba de Na + / K + es una importante bomba de iones que se encuentra en las membranas de muchos tipos de células. Estas bombas son particularmente abundantes en las células nerviosas, que constantemente bombean iones de sodio y atraen iones de potasio para mantener un gradiente eléctrico a través de sus membranas celulares. Un gradiente eléctrico es una diferencia de carga eléctrica en un espacio. En el caso de las células nerviosas, por ejemplo, el gradiente eléctrico existe entre el interior y el exterior de la célula, con el interior cargado negativamente (alrededor de -70 mV) con respecto al exterior. El gradiente eléctrico negativo se mantiene porque cada bomba de Na + / K + mueve tres iones Na + fuera de la célula y dos iones K + dentro de la célula por cada molécula de ATP que se utiliza.
Opinión personal:
Creo que comprender la osmolaridad y la tonicidad es uno de los esfuerzos más desafiantes que emprenden los estudiantes de ciencias naturales, al menos para mí. La tonicidad de la solución depende de la concentración de solutos no penetrantes de la solución (por ejemplo, NaCl) en relación con la de la célula, no de la osmolaridad total de la solución.
La tonicidad proporciona la información sobre cómo la solución afecta el volumen de la célula una vez que se alcanza el equilibrio osmótico; es decir, cuando las osmolaridades de la solución y el citosol se igualan.
Las moléculas de agua se mueven más rápido a través de la membrana celular que las partículas de soluto. Por lo tanto, una célula colocada en una solución hiperosmótica siempre se encogerá inicialmente, independientemente de la tonicidad de la solución.
Creo que, como futuro doctor en medicina, tener un buen conocimiento de la tonicidad da una buena idea de cómo la deshidratación puede afectar las células del cuerpo. Una solución isotónica es mejor porque la presión osmótica dentro y fuera de la célula es igual, por lo que no hay movimiento neto de agua y las células conservarán su forma y función.
Este tema también es primordial para que lo entiendan los médicos porque afecta el tipo de líquidos que vamos a dar a nuestros pacientes y las consecuencias que estos pueden tener.
Tema 2: Compartimentación, líquido intersticial (medio interno), líquido intracelular, plasma (cálculo del volumen de la sangre), linfa y líquido transcelular, BMI.
Las reacciones químicas de la vida tienen lugar en soluciones acuosas. Las sustancias disueltas en una solución se denominan solutos. En el cuerpo humano, los solutos varían en diferentes partes del cuerpo, pero pueden incluir proteínas, incluidas las que transportan lípidos, carbohidratos y, lo que es más importante, electrolitos. A menudo, en medicina, un mineral disociado de una sal que lleva una carga eléctrica (un ion) se llama electrolito. Por ejemplo, los iones de sodio (Na +) y los iones de cloruro (Cl–) a menudo se denominan electrolitos.
En el cuerpo, el agua se mueve a través de membranas semipermeables de células y de un compartimiento del cuerpo a otro mediante un proceso llamado ósmosis. La ósmosis es básicamente la difusión de agua desde regiones de mayor concentración a regiones de menor concentración, a lo largo de un gradiente osmótico a través de una membrana semipermeable. Como resultado, el agua entrará y saldrá de las células y tejidos, dependiendo de las concentraciones relativas de agua y solutos que se encuentren allí. Se debe mantener un equilibrio adecuado de solutos dentro y fuera de las células para garantizar el funcionamiento normal.
Los seres humanos son en su mayoría agua, que van desde aproximadamente el 75 por ciento de la masa corporal en los bebés hasta aproximadamente el 50-60 por ciento en los hombres y mujeres adultos, hasta tan solo el 45 por ciento en la vejez. El porcentaje de agua corporal cambia con el desarrollo, porque las proporciones del cuerpo entregadas a cada órgano y a los músculos, la grasa, los huesos y otros tejidos cambian desde la infancia hasta la edad adulta. Su cerebro y riñones tienen las proporciones más altas de agua, que compone entre el 80 y el 85 por ciento de sus masas. Por el contrario, los dientes tienen la proporción más baja de agua, del 8 al 10 por ciento.
- Compartimentos de fluidos
Los fluidos corporales se pueden analizar en términos de su compartimento de fluidos específico, una ubicación que está en gran parte separada de otro compartimento por alguna forma de barrera física. El compartimento de líquido intracelular (ICF) es el sistema que incluye todo el líquido encerrado en las células por sus membranas plasmáticas. El líquido extracelular (ECF) rodea todas las células del cuerpo. El líquido extracelular tiene dos componentes principales: el componente líquido de la sangre (llamado plasma) y el líquido intersticial (IF) que rodea todas las células que no están en la sangre.

El ICF se encuentra dentro de las células y es el componente principal del citosol / citoplasma. El ICF constituye alrededor del 60 por ciento del agua total en el cuerpo humano, y en un hombre adulto de tamaño promedio, el ICF representa alrededor de 25 litros (siete galones) de líquido. Este volumen de líquido tiende a ser muy estable, porque la cantidad de agua en las células vivas está estrechamente regulada. Si la cantidad de agua dentro de una célula cae a un valor demasiado bajo, el citosol se vuelve demasiado concentrado con solutos para llevar a cabo las actividades celulares normales; si entra demasiada agua en una celda, la celda puede explotar y destruirse.
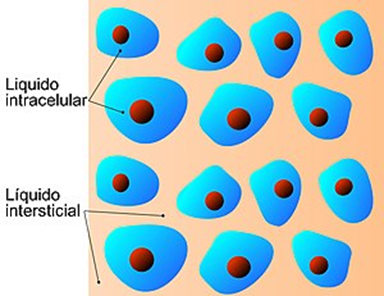
El ECF representa el otro tercio del contenido de agua del cuerpo. Aproximadamente el 20 por ciento del ECF se encuentra en el plasma. El plasma viaja a través del cuerpo en los vasos sanguíneos y transporta una variedad de materiales, que incluyen células sanguíneas, proteínas (incluidos factores de coagulación y anticuerpos), electrolitos, nutrientes, gases y desechos. Los gases, nutrientes y materiales de desecho viajan entre los capilares y las células a través del IF. Las células están separadas del IF por una membrana celular selectivamente permeable que ayuda a regular el paso de materiales entre el IF y el interior de la célula.
El cuerpo tiene otros ECF a base de agua. Estos incluyen el líquido cefalorraquídeo que baña el cerebro y la médula espinal, la linfa, el líquido sinovial en las articulaciones, el líquido pleural en las cavidades pleurales, el líquido pericárdico en el saco cardíaco, el líquido peritoneal en la cavidad peritoneal y el humor acuoso del ojo. Debido a que estos fluidos están fuera de las celdas, estos fluidos también se consideran componentes del compartimento ECF.
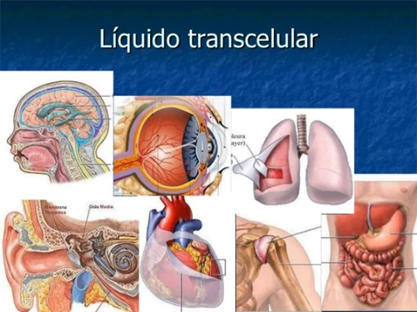
El líquido transcelular es el componente más pequeño del líquido extracelular.
El líquido transcelular es el líquido que llena los espacios de las cámaras que se crean o forman a partir del revestimiento de las células epiteliales. Está compuesto en gran parte por agua. Sin embargo, otros componentes (por ejemplo, electrolitos) varían según la ubicación. Por tanto, la función del líquido transcelular también varía. Por ejemplo, el líquido sinovial sirve como líquido lubricante, mientras que la orina, como líquido que contiene los subproductos del metabolismo procesados por los riñones, ayuda a mantener la homeostasis cuando se elimina a través de la micción.
El líquido transcelular se ejemplifica con lo siguiente:
§ fluido cerebroespinal
§ líquido sinovial (líquido articular)
§ humor acuoso (líquido ocular)
§ líquido seroso en las membranas serosas de las cavidades corporales
§ líquido gastrointestinal (por ejemplo, jugo gástrico y otras secreciones intestinales)
§ líquidos de la vejiga (orina)
§ perilinfa y endolinfa en el oído interno
§ líquido pericárdico
§ líquido intrapleural
Las composiciones de los dos componentes del ECF, plasma e IF, son más similares entre sí que cualquiera de los dos lo es al ICF. El plasma sanguíneo tiene altas concentraciones de sodio, cloruro, bicarbonato y proteínas. El IF tiene altas concentraciones de sodio, cloruro y bicarbonato, pero una concentración relativamente menor de proteína. Por el contrario, el ICF tiene cantidades elevadas de potasio, fosfato, magnesio y proteínas. En general, el ICF contiene altas concentraciones de potasio y fosfato, mientras que tanto el plasma como el ECF contienen altas concentraciones de sodio y cloruro.
Opinión personal:
Creo que esta unidad es tan importante para mi carrera porque la regulación del equilibrio de fluidos corporales es una preocupación clave en la salud y la enfermedad y creo que comprende dos conceptos. El primer concepto se refiere a la relación entre el agua corporal total y el soluto efectivo total y se expresa en términos de la tonicidad de los fluidos corporales.
Las alteraciones de la tonicidad son el principal factor responsable de los cambios en el volumen celular, que pueden afectar de manera crítica la función y supervivencia de las células cerebrales. Los solutos distribuidos casi exclusivamente en el compartimento extracelular (principalmente sales de sodio) y en el compartimento intracelular (principalmente sales de potasio) contribuyen a la tonicidad. El segundo concepto de equilibrio de líquidos corporales se relaciona con la regulación y medición de anomalías del equilibrio de la sal de sodio y el volumen extracelular.
Para mantener la homeostasis, todos los compartimentos de fluidos corporales deben poder interactuar. Nuestras células reciben y liberan nutrientes, oxígeno, desechos metabólicos, moléculas de señalización, hormonas, esteroides y medicamentos de su entorno extracelular mediante la secreción de reguladores químicos a través de la membrana plasmática.
Tema 3: Signos vitales como constantes fisiológicas y su medición.
Los signos vitales (también conocidos como signos vitales) son un grupo de los cuatro a seis signos médicos más importantes que indican el estado de las funciones vitales (que sostienen la vida) del cuerpo. Estas medidas se toman para ayudar a evaluar la salud física general de una persona, dar pistas sobre posibles enfermedades y mostrar el progreso hacia la recuperación. nLos rangos normales de los signos vitales de una persona varían con la edad, el peso, el sexo y la salud en general.
Hay cuatro signos vitales primarios: temperatura corporal, presión arterial, pulso (frecuencia cardíaca) y frecuencia respiratoria (frecuencia respiratoria), que a menudo se indican como BT, BP, HR y RR. Sin embargo, dependiendo del entorno clínico, los signos vitales pueden incluir otras medidas denominadas «quinto signo vital» o «sexto signo vital».
Signos vitales primarios
Hay cuatro signos vitales primarios que son estándar en la mayoría de los entornos médicos:
- Temperatura corporal
- Frecuencia cardíaca o pulso
- La frecuencia respiratoria
- Presión sanguínea
El equipo necesario es un termómetro, un esfigmomanómetro y un reloj. Aunque se puede tomar el pulso a mano, es posible que se requiera un estetoscopio para un paciente con un pulso muy débil.
- La temperatura
El registro de temperatura da una indicación de la temperatura corporal central que normalmente está estrictamente controlada (termorregulación) ya que afecta la velocidad de las reacciones químicas. La temperatura corporal se mantiene mediante un equilibrio entre el calor producido por el cuerpo y el calor perdido por el cuerpo. La temperatura se puede registrar para establecer una línea de base para la temperatura corporal normal del individuo para el sitio y las condiciones de medición.
La temperatura se puede medir en la boca, el recto, la axila (axila), el oído o la piel. La temperatura oral, rectal y axilar se puede medir con un termómetro de vidrio o electrónico. Tenga en cuenta que la temperatura rectal mide aproximadamente 0,5 ° C más alta que la temperatura oral y la temperatura axilar aproximadamente 0,5 ° C menos que la temperatura oral. Las mediciones de la temperatura auditiva y cutánea requieren dispositivos especiales diseñados para medir la temperatura desde estos lugares.
Si bien 37 ° C (98,6 ° F) se considera una temperatura corporal «normal», existe cierta variación entre los individuos. La mayoría tiene un punto de ajuste de temperatura corporal normal que se encuentra dentro del rango de 36.0 ° C a 37.5 ° C (96.5-99.5 ° F).
La principal razón para controlar la temperatura corporal es buscar cualquier signo de infección o inflamación sistémica en presencia de fiebre. La fiebre se considera temperatura de 37,8 ° C o superior. Otras causas de temperatura elevada incluyen la hipertermia, que resulta de la generación de calor no regulada o de anomalías en los mecanismos de intercambio de calor del cuerpo.
También es necesario evaluar la depresión de la temperatura (hipotermia). La hipotermia se clasifica como temperatura por debajo de 35 ° C (95 ° F).
También se recomienda revisar la tendencia de la temperatura del paciente a lo largo del tiempo. Una fiebre de 38 ° C no necesariamente indica un signo ominoso si la temperatura previa del paciente ha sido más alta.
El pulso es la frecuencia a la que late el corazón mientras bombea sangre a través de las arterias, registrada como latidos por minuto (lpm). También se le puede llamar «frecuencia cardíaca». Además de proporcionar la frecuencia cardíaca, el pulso también debe evaluarse para determinar la fuerza y las anomalías obvias del ritmo. El pulso se toma comúnmente en la muñeca (arteria radial). Los sitios alternativos incluyen el codo (arteria braquial), el cuello (arteria carótida), detrás de la rodilla (arteria poplítea) o en el pie (dorsalis pedis o arterias tibiales posteriores). empujar con presión firme pero suave en los lugares descritos anteriormente y contar los latidos que se sienten por 60 segundos (o por 30 segundos y multiplicar por dos). La frecuencia del pulso también se puede medir escuchando directamente los latidos del corazón con un estetoscopio. El pulso puede variar debido al ejercicio, el estado físico, la enfermedad, las emociones y los medicamentos. El pulso también varía con la edad. Un recién nacido puede tener una frecuencia cardíaca de 100 a 160 lpm, un bebé (0 a 5 meses de edad) una frecuencia cardíaca de 90 a 150 lpm y un niño pequeño (6 a 12 meses de edad) una frecuencia cardíaca de 80 –140 lpm. [11] Un niño de 1 a 3 años puede tener una frecuencia cardíaca de 80 a 130 lpm, un niño de 3 a 5 años una frecuencia cardíaca de 80 a 120 lpm, un niño mayor (de 6 a 10 años) una frecuencia cardíaca de 70 a 110 lpm, y un adolescente (de 11 a 14 años) una frecuencia cardíaca de 60 a 105 lpm. Un adulto (mayor de 15 años) puede tener una frecuencia cardíaca de 60 a 100 lpm
La frecuencia respiratoria.
La frecuencia respiratoria promedio varía entre las edades, pero el rango de referencia normal para las personas de 18 a 65 años es de 16 a 20 respiraciones por minuto. [6] Se ha investigado el valor de la frecuencia respiratoria como indicador de una posible disfunción respiratoria, pero los hallazgos sugieren que tiene un valor limitado. La frecuencia respiratoria es un claro indicador de estados acidóticos, ya que la función principal de la respiración es la eliminación del CO2 que deja la base de bicarbonato en circulación.
Presión sanguínea.
La presión arterial se registra como dos lecturas: una presión sistólica más alta, que se produce durante la contracción máxima del corazón, y la presión diastólica o en reposo más baja. En los adultos, una presión arterial normal es 120/80, siendo 120 la lectura sistólica y 80 la diastólica. Por lo general, la presión arterial se lee en el brazo izquierdo, a menos que haya algún daño en el brazo. La diferencia entre la presión sistólica y diastólica se llama presión de pulso. La medición de estas presiones ahora se realiza generalmente con un esfigmomanómetro aneroide o electrónico. El dispositivo de medición clásico es un esfigmomanómetro de mercurio, que utiliza una columna de mercurio medida en milímetros. En los Estados Unidos y el Reino Unido, la forma común es milímetros de mercurio, mientras que en otros lugares se utilizan unidades de presión SI. No existe un valor «normal» natural para la presión arterial, sino más bien un rango de valores que, al aumentar, se asocian con mayores riesgos.
La lectura aceptable de la guía también tiene en cuenta otros cofactores de enfermedad. Por tanto, la presión arterial elevada (hipertensión) se define de diversas formas cuando el número sistólico es persistentemente superior a 140-160 mmHg. La presión arterial baja es hipotensión. También se toman las presiones sanguíneas en otras partes de las extremidades. Estas presiones se denominan presiones sanguíneas segmentarias y se utilizan para evaluar el bloqueo u oclusión arterial en una extremidad. La presión arterial se mide a nivel del corazón.
Opinión personal:
Como futuro médico, creo que esta es la asignatura más importante de todas las que hemos aprendido en este curso de fisiología.
Los signos vitales que incluyen la presión arterial, el recuento de la frecuencia del pulso, el recuento de la frecuencia respiratoria y la temperatura son factores importantes para determinar los protocolos de tratamiento para los pacientes y determinan el tratamiento preciso requerido para el paciente. El primer conjunto de signos vitales en el campo del tratamiento médico proporciona una referencia de referencia para toda la cadena de atención médica. El pulso es uno de los signos vitales más rápidos que sigue cambiando y uno de los factores más importantes a obtener durante la evaluación inicial del paciente. La perfusión eficaz de órganos, incluidos el cerebro, el corazón y la piel, son factores importantes que pueden proporcionar una indicación del estado del paciente. El sonido pulmonar también va de la mano con la frecuencia respiratoria, aunque no es un signo vital. Una forma sencilla y eficaz de recopilar rápidamente parte de la información relevante de un paciente es hacer que se relaje y luego evaluar visual, táctil y audiblemente los signos vitales.
Tema 4: Signos vitales y el efecto de ejercicios sobre estos.
Los signos vitales incluyen pulso, frecuencia respiratoria, presión arterial y capacidad pulmonar. La capacidad pulmonar mide el volumen de aire que puede llenar nuestros pulmones. La presión arterial mide el trabajo del corazón mientras bombea y está en reposo. El corazón trabaja más cuando hay más resistencia en las arterias.
El pulso mide cuántas veces su corazón late por minuto para hacer circular oxígeno a los tejidos. La frecuencia respiratoria mide la cantidad de respiraciones que necesita para mantener el nivel de oxígeno que su cuerpo necesita y para eliminar el dióxido de carbono.
Las actividades aeróbicas como correr imponen exigencias adicionales al sistema cardiovascular. Nuestros músculos necesitan más oxígeno que cuando estás en reposo, por lo que debes respirar más rápido. Por eso subió la frecuencia respiratoria.
Nuestro corazón comienza a bombear más fuerte y rápido para hacer circular la sangre y llevar oxígeno a nuestros músculos. Como resultado, aumenta la presión arterial sistólica. Es normal que la presión arterial sistólica se eleve entre 160 y 220 mm Hg durante el ejercicio.
Durante el ejercicio, los aumentos en el volumen sistólico cardíaco y la frecuencia cardíaca elevan el gasto cardíaco, que, junto con un aumento transitorio de la resistencia vascular sistémica, elevan la presión arterial media.
El ejercicio hace que el cuerpo necesite más oxígeno y que el cuerpo respire más rápido y tenga un pulso más rápido para entregar este oxígeno.
Durante el ejercicio, nuestro corazón suele latir más rápido para que salga más sangre a su cuerpo. Nuestro corazón también puede aumentar su volumen sistólico bombeando con más fuerza o aumentando la cantidad de sangre que llena el ventrículo izquierdo antes de que bombee. que eleva la frecuencia del pulso.
Tanto el ejercicio en sí como la temperatura y la humedad del aire pueden aumentar nuestra temperatura corporal central. Para ayudar a enfriarse, nuestro cuerpo envía más sangre a circular por la piel y usted comienza a sudar.
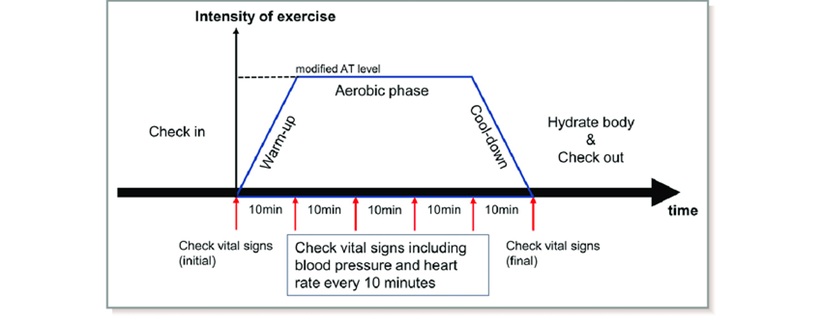
La actividad física regular fortalece su corazón. Un corazón más fuerte puede bombear más sangre con menos esfuerzo. Si su corazón puede trabajar menos para bombear, la fuerza en sus arterias disminuye, bajando su presión arterial. Se necesitan entre uno y tres meses para que el ejercicio regular tenga un impacto en la presión arterial.
Además, ¿cómo afecta la dieta a los signos vitales? Reducir la cantidad de grasa que consume puede reducir su presión arterial y promover la pérdida de peso, lo que reduce aún más la hipertensión. Otra razón para controlar la cantidad y el tipo de grasa que ingiere es que la presión arterial alta aumenta el riesgo de arteriosclerosis o endurecimiento de las arterias.
Simplemente, ¿cómo cambian la presión arterial y la frecuencia cardíaca después del ejercicio?
Una frecuencia cardíaca en aumento no hace que su presión arterial aumente al mismo ritmo. Aunque su corazón late más veces por minuto, los vasos sanguíneos sanos se dilatan (se hacen más grandes) para permitir que fluya más sangre con mayor facilidad. Cuando hace ejercicio, su corazón se acelera para que llegue más sangre a sus músculos.
¿Cómo afecta el ejercicio a la frecuencia cardíaca?
Así como el ejercicio fortalece otros músculos de su cuerpo, ayuda a que el músculo cardíaco sea más eficiente y pueda bombear sangre por todo el cuerpo. Esto significa que el corazón expulsa más sangre con cada latido, lo que le permite latir más lentamente y mantener la presión arterial bajo control.

La información sobre los signos vitales es útil en la vida diaria. Conocer los parámetros normales puede permitirle a usted mismo oa otros controlar rápidamente su salud. Si los números aumentan cuando una persona está en reposo, por ejemplo, un pulso aumentado, una persona debe consultar a un médico. Estos números más altos indican que el cuerpo está trabajando más de lo necesario. La presión arterial alta, llamada hipertensión, es causada por las arterias que se llenan de placa y causan resistencia. Este es un problema médico grave. Los signos vitales son claramente vitales para controlar su salud.
Tema 5: Retroalimentación negativa, Ejemplo vasodilatación y vasoconstricción.
La mayoría de los sistemas de retroalimentación biológica son sistemas de retroalimentación negativa. La retroalimentación negativa ocurre cuando la salida de un sistema actúa para reducir o amortiguar los procesos que conducen a la salida de ese sistema, lo que resulta en menos salida. En general, los circuitos de retroalimentación negativa permiten que los sistemas se auto estabilicen. La retroalimentación negativa es un mecanismo de control vital para la homeostasis del cuerpo.
El cuerpo mantiene una temperatura interna relativamente constante para optimizar los procesos químicos. Los impulsos neuronales de los termorreceptores sensibles al calor en el cuerpo señalan al hipotálamo. El hipotálamo, ubicado en el cerebro, compara la temperatura corporal con un valor establecido.
Cuando la temperatura corporal desciende, el hipotálamo inicia varias respuestas fisiológicas para aumentar la producción de calor y conservarlo:
El estrechamiento de los vasos sanguíneos superficiales (vasoconstricción) disminuye el flujo de calor a la piel.
Comienzan los escalofríos, aumentando la producción de calor por los músculos.
Las glándulas suprarrenales secretan hormonas estimulantes como la noradrenalina y la epinefrina para aumentar las tasas metabólicas y, por lo tanto, la producción de calor.
Estos efectos hacen que aumente la temperatura corporal. Cuando vuelve a la normalidad, el hipotálamo ya no se estimula y estos efectos cesan.
Cuando la temperatura corporal aumenta, el hipotálamo inicia varias respuestas fisiológicas para disminuir la producción de calor y perderlo:
El ensanchamiento de los vasos sanguíneos superficiales (vasodilatación) aumenta el flujo de calor a la piel y se ruboriza.
Las glándulas sudoríparas liberan agua (sudor) y la evaporación enfría la piel.
Estos efectos hacen que la temperatura corporal disminuya. Cuando vuelve a la normalidad, el hipotálamo ya no se estimula y estos efectos cesan.
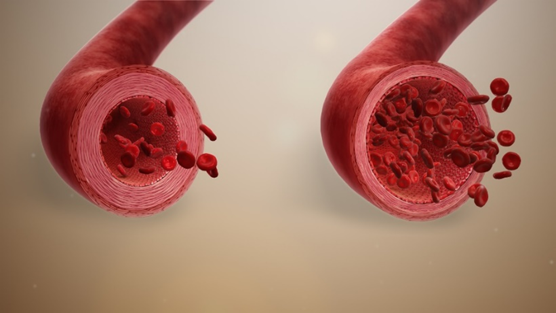
La vasoconstricción es el estrechamiento de los vasos sanguíneos como resultado de la contracción de la pared muscular de los vasos, en particular las arterias grandes y pequeñas. El proceso es opuesto a la vasodilatación, el ensanchamiento de los vasos sanguíneos. El proceso es particularmente importante para detener la hemorragia y la pérdida aguda de sangre. Cuando los vasos sanguíneos se contraen, el flujo de sangre se restringe o disminuye, reteniendo así el calor corporal o aumentando la resistencia vascular. Esto hace que la piel se vuelva más pálida porque llega menos sangre a la superficie, lo que reduce la radiación de calor.
En un nivel más amplio, la vasoconstricción es un mecanismo por el cual el cuerpo regula y mantiene la presión arterial media. Las sustancias que causan vasoconstricción se denominan vasoconstrictores o vasopresores. La vasoconstricción generalizada suele dar lugar a un aumento de la presión arterial sistémica, pero también puede ocurrir en tejidos específicos, provocando una reducción localizada del flujo sanguíneo. El grado de vasoconstricción puede ser leve o grave según la sustancia o circunstancia.
Vasodilatación.
La vasodilatación se refiere al ensanchamiento de los vasos sanguíneos resultante de la relajación de las células del músculo liso dentro de las paredes de los vasos, particularmente en las venas grandes, arterias grandes y arteriolas más pequeñas. El proceso es esencialmente el opuesto a la vasoconstricción. Cuando los vasos sanguíneos se dilatan, el flujo de sangre aumenta debido a una disminución de la resistencia vascular. Por tanto, la dilatación de los vasos sanguíneos arteriales (principalmente las arteriolas) provoca una disminución de la presión arterial. La respuesta puede ser intrínseca (debido a procesos locales en el tejido circundante) o extrínseca (debido a hormonas o al sistema nervioso). Además, la respuesta puede localizarse en un órgano específico (dependiendo de las necesidades metabólicas de un tejido en particular, como durante el ejercicio intenso), o puede ser sistémica (observada en toda la circulación sistémica). Las sustancias que causan vasodilatación se denominan vasodilatadores.
El centro vasomotor en el bulbo raquídeo del cerebro, que alberga la mayoría de las neuronas simpáticas del sistema nervioso, tiene un papel clave en la regulación del tono vascular. Transmite señales a lo largo de las fibras nerviosas simpáticas al músculo liso vascular, principalmente a nivel de las arteriolas. Esto da como resultado vasoconstricción o vasodilatación, con los efectos correspondientes sobre la PA y el flujo sanguíneo a los tejidos.
Las alteraciones en la PA se detectan mediante sensores de presión mecánicos (barorreceptores) que se encuentran en la pared arterial del seno carotídeo (el lugar entre las arterias carótidas interna y externa) y el arco aórtico. Si la PA aumenta repentinamente, las paredes de estos vasos se expanden, lo que aumenta la frecuencia de los impulsos nerviosos enviados al centro vasomotor. El centro vasomotor se inhibe, provocando una vasodilatación refleja (tono vascular reducido debido a una menor actividad del nervio simpático) y una disminución de la PA.
Por el contrario, si la PA desciende, la disminución del estiramiento de las paredes arteriales provoca una disminución de la descarga de los barorreceptores y culmina en una vasoconstricción refleja y un aumento de la PA. Esta es la respuesta de los barorreceptores a corto plazo que regula la PA.
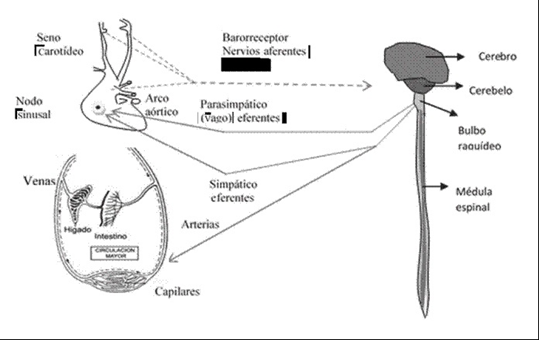
Un fenómeno similar ocurre a través de un reflejo inducido químicamente a través de quimiorreceptores, que se encuentran en células especializadas en las arterias del cuello (arterias carótidas comunes) y en el arco aórtico. Estos quimiorreceptores periféricos detectan predominantemente cambios en el oxígeno, los niveles de dióxido de carbono y el pH (solo los cuerpos carotídeos). Junto con los quimiorreceptores centrales que se encuentran en el cerebro, actúan para controlar la respiración y mantener el oxígeno y el estado ácido-base. Sin embargo, también pueden afectar la función cardiovascular ya sea directamente controlando el centro vasomotor en el cerebro o indirectamente a través de los receptores de estiramiento pulmonar (Klabunde, 2018).
Activación del sistema renina-angiotensina-aldosterona.
Los riñones y las glándulas suprarrenales juegan un papel crucial en la regulación a largo plazo de la PA, en la que está involucrado un sistema hormonal conocido como sistema renina-angiotensina-aldosterona (RAAS). El RAAS activa el sistema nervioso simpático y regula el sodio plasmático y la PA, y está dirigido por muchos fármacos diseñados para controlar la PA y tratar afecciones cardíacas, incluido el inhibidor de la enzima convertidora de angiotensina (ECA) ramipril o el bloqueador del receptor de angiotensina II irbesartán.
El RAAS comienza con la descomposición del angiotensinógeno (una proteína plasmática producida por el hígado) por la renina (una enzima producida por los riñones). Las células especializadas que forman el aparato yuxtaglomerular del riñón pueden detectar cambios en la PA. Cuando está bajo, se libera renina, lo que desencadena una cascada de reacciones enzimáticas: el angiotensinógeno produce un péptido inactivo llamado angiotensina I; La ECA (una enzima producida por los pulmones) convierte la angiotensina I en angiotensina II, un potente vasoconstrictor que desencadena un aumento de la PA.
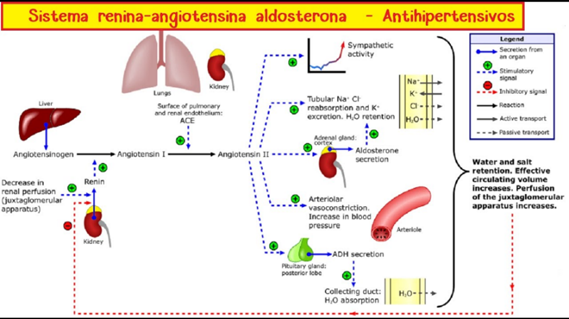
Además, el eje hipotalámico-pituitario libera hormona antidiurética, otra hormona importante para el equilibrio de líquidos, que estimula a los riñones a conservar agua. En condiciones graves como una hemorragia, se produce más hormona antidiurética. Esto puede causar vasoconstricción y ayudar a restaurar una presión arterial descendente.
Opinión personal:
En mi opinión, la retroalimentación negativa es muy importante para el organismo. Muchas enfermedades surgen de un sistema de retroalimentación negativa defectuoso. Los bucles de retroalimentación negativa son responsables de la estabilización de un sistema y garantizan el mantenimiento de un estado estable y estable. La respuesta del mecanismo regulador es opuesta a la salida del evento. Por ello, conocer cómo funciona este sistema es muy importante para nosotros los estudiantes de medicina.
Tema 6: Músculo, mecánica muscular, cansancio muscular.
El sistema muscular es el sistema biológico de los humanos que produce el movimiento. El sistema muscular, en los vertebrados, se controla a través del sistema nervioso, aunque algunos músculos, como el músculo cardíaco, pueden ser completamente autónomos. El músculo es tejido contráctil y se deriva de la capa mesodérmica de las células germinales embrionarias. Su función es producir fuerza y provocar movimiento, ya sea locomoción o movimiento dentro de los órganos internos. Gran parte de la contracción muscular se produce sin pensamiento consciente y es necesaria para la supervivencia, como la contracción del corazón o la peristalsis, que empuja los alimentos a través del sistema digestivo. La contracción voluntaria de los músculos se utiliza para mover el cuerpo y se puede controlar con precisión, como los movimientos del dedo o los movimientos bruscos de los bíceps y tríceps.
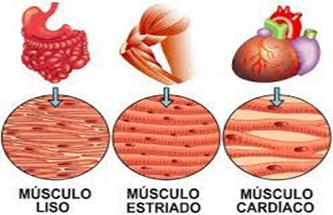
Hay tres tipos de músculos:
- El músculo liso o «músculo involuntario» consiste en células musculares fusiformes que se encuentran dentro de las paredes de órganos y estructuras como el esófago, el estómago, los intestinos, los bronquios, el útero, los uréteres, la vejiga y los vasos sanguíneos. Las células del músculo liso contienen solo un núcleo y no tienen estrías.
- El músculo cardíaco también es un «músculo involuntario», pero tiene una estructura y apariencia estriadas. Al igual que el músculo liso, las células del músculo cardíaco contienen solo un núcleo. El músculo cardíaco se encuentra solo dentro del corazón.
- El músculo esquelético o «músculo voluntario» está anclado por tendones al hueso y se utiliza para efectuar movimientos esqueléticos como la locomoción. Las células del músculo esquelético están multinucleadas con los núcleos ubicados periféricamente. El músculo esquelético se llama «estriado» debido a la apariencia de rayas longitudinales bajo microscopía óptica. Las funciones del músculo esquelético incluyen:
- Soporte del cuerpo
- Ayuda en el movimiento de los huesos.
- Ayuda a mantener una temperatura constante en todo el cuerpo.
- Ayuda con el movimiento de los vasos linfáticos y cardiovasculares a través de las contracciones.
- Protección de órganos internos y contribución a la estabilidad articular.
- El músculo cardíaco y esquelético está estriado porque contiene sarcómero y está empaquetado en arreglos de haces muy regulares; el músculo liso no tiene ninguno. El músculo estriado se usa a menudo en ráfagas cortas e intensas, mientras que el músculo liso sostiene contracciones más largas o casi permanentes.
El músculo de tipo I, oxidativo lento, de contracción lenta o «rojo» es denso con capilares y es rico en mitocondrias y mioglobina, lo que le da al tejido muscular su característico color rojo. Puede transportar más oxígeno y mantener la actividad aeróbica.
Tipo II, contracción rápida, el músculo tiene tres tipos principales que son, en orden creciente de velocidad contráctil:
a) Tipo IIa, que, al igual que el músculo lento, es aeróbico, rico en mitocondrias y capilares y de color rojo.
b) Tipo IIx (también conocido como tipo IId), que es menos denso en mitocondrias y mioglobina. Este es el tipo de músculo más rápido en humanos. Puede contraerse más rápidamente y con una mayor cantidad de fuerza que el músculo oxidativo, pero solo puede mantener breves ráfagas anaeróbicas de actividad antes de que la contracción muscular se vuelva dolorosa (a menudo atribuida a una acumulación de ácido láctico). nótese bien en algunos libros y artículos, este músculo en humanos se llamaba, de manera confusa, tipo IIB.
c) Tipo IIb, que es músculo anaeróbico, glucolítico, «blanco» que es aún menos denso en mitocondrias y mioglobina. En animales pequeños como roedores o conejos, este es el principal tipo de músculo rápido, lo que explica el color pálido de su carne.
Para la mayoría de los músculos, la contracción se produce como resultado de un esfuerzo consciente que se origina en el cerebro. El cerebro envía señales, en forma de potenciales de acción, a través del sistema nervioso a la neurona motora que inerva la fibra muscular. Sin embargo, algunos músculos (como el corazón) no se contraen como resultado del esfuerzo consciente. Se dice que son autónomos. Además, no siempre es necesario que las señales se originen en el cerebro. Los reflejos son reacciones musculares rápidas e inconscientes que se producen debido a estímulos físicos inesperados. Los potenciales de acción de los reflejos se originan en la médula espinal en lugar del cerebro.
Hay tres tipos generales de contracciones musculares, contracciones del músculo esquelético, contracciones del músculo cardíaco y contracciones del músculo liso.

Un potencial de acción llega al axón de la neurona motora.
El potencial de acción activa los canales de iones de calcio activados por voltaje en el axón y el calcio entra rápidamente.
El calcio hace que las vesículas de acetilcolina en el axón se fusionen con la membrana, liberando acetilcolina en la hendidura entre el axón y la placa motora terminal de la fibra muscular.
La fibra del músculo esquelético es excitada por grandes fibras nerviosas mielinizadas que se unen a la unión neuromuscular. Hay una unión neuromuscular para cada fibra.
La acetilcolina se difunde a través de la hendidura y se une a los receptores nicotínicos en la placa motora terminal, abriendo canales en la membrana para el sodio y el potasio. El sodio entra rápidamente y el potasio sale rápidamente. Sin embargo, debido a que el sodio es más permeable, la membrana de la fibra muscular se carga más positivamente, lo que desencadena un potencial de acción.
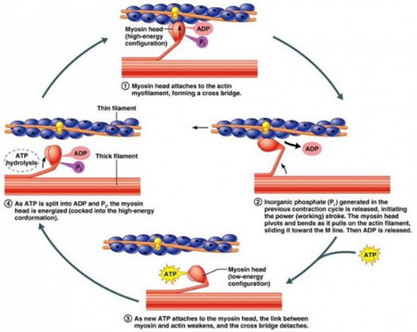
El potencial de acción sobre la fibra muscular hace que el retículo sarcoplásmico libere iones de calcio (Ca ++).
El calcio se une a la troponina presente en los finos filamentos de las miofibrillas. Luego, la troponina modula alostéricamente la tropomiosina. Normalmente, la tropomiosina obstruye físicamente los sitios de unión para el puente cruzado; una vez que el calcio se une a la troponina, la troponina fuerza a la tropomiosina a moverse fuera del camino, desbloqueando los sitios de unión.
El puente cruzado (que ya está en un estado listo) se une a los sitios de unión recién descubiertos. Luego entrega un golpe de potencia.
El ATP se une al puente cruzado, lo que lo obliga a adaptarse de tal manera que se rompe el enlace actina-miosina. Otro ATP se divide para energizar el puente transversal nuevamente.
Los pasos 7 y 8 se repiten siempre que haya calcio presente en un filamento delgado.
A lo largo de este proceso, el calcio se bombea activamente de regreso al retículo sarcoplásmico. Cuando ya no está presente en el filamento delgado, la tropomiosina vuelve a su estado anterior, para bloquear nuevamente los sitios de unión. El puente cruzado deja de unirse al filamento delgado y las contracciones también cesan.
La contracción muscular permanece mientras el Ca ++ sea abundante en el sarcoplasma.
Contracción isométrica: el músculo no se acorta durante la contracción y no requiere el deslizamiento de las miofibrillas, pero los músculos están rígidos.
Contracción isotónica: la inercia se usa para moverse o trabajar. El músculo utiliza más energía y la contracción dura más que la contracción isométrica. La contracción del músculo isotónico se divide en dos categorías: concéntrica, donde las fibras musculares se acortan a medida que el músculo se contrae (es decir, bíceps braquial en la fase ascendente de un curl de bíceps); y excéntrico, donde las fibras musculares se alargan a medida que se contraen (es decir, bíceps braquial en la fase descendente de un curl de bíceps).
Contracción: excitación del nervio a un músculo o al pasar un estímulo eléctrico a través del propio músculo. Algunas fibras se contraen rápidamente mientras que otras se contraen lentamente.
Tónico: mantiene el tono postural frente a la fuerza de la gravedad.
La eficiencia de la contracción muscular:
Solo alrededor del 20% de la energía de entrada se convierte en trabajo muscular. El resto de la energía es calor.
El 50% de la energía de los alimentos se utiliza en la formación de ATP.
Si una contracción muscular es lenta o sin movimiento, la energía se pierde como calor de mantenimiento.
Si la contracción muscular es rápida, se utiliza energía para superar la fricción.
Suma de la contracción muscular: es la suma de contracciones musculares individuales para realizar movimientos musculares fuertes.
Suma de unidades motoras múltiples: número creciente de unidades motoras que se contraen simultáneamente.
Suma de ondas: aumento de la rapidez de contracción de las unidades motoras individuales.
Tetanización: las contracciones sucesivas de mayor frecuencia se fusionan y no se pueden distinguir unas de otras.
Cuando un músculo se contrae, la actina se tira a lo largo de la miosina hacia el centro del sarcómero hasta que los filamentos de actina y miosina se superponen por completo. La zona H se vuelve cada vez más pequeña debido a la creciente superposición de los filamentos de actina y miosina, y el músculo se acorta. Por lo tanto, cuando el músculo está completamente contraído, la zona H ya no es visible (como en el diagrama inferior, a la izquierda). Tenga en cuenta que los filamentos de actina y miosina en sí mismos no cambian de longitud, sino que se deslizan uno al lado del otro.
Cansancio muscular:
Las células musculares, como todas las células, utilizan ATP como fuente de energía. La cantidad total de ATP en el cuerpo humano en cualquier momento es de aproximadamente 0,1 moles. La energía utilizada por las células humanas requiere la hidrólisis de 200 a 300 moles de ATP al día. Esto significa que cada molécula de ATP se recicla de 2000 a 3000 veces durante un solo día. El ATP no se puede almacenar, por lo que su consumo debe seguir de cerca su síntesis. Por hora, se crea, procesa y luego recicla en el cuerpo 1 kilogramo de ATP. Mirándolo de otra manera, una sola célula usa alrededor de 10 millones de moléculas de ATP por segundo para satisfacer sus necesidades metabólicas y recicla todas sus moléculas de ATP aproximadamente cada 20-30 segundos.
Los carbohidratos catabolizados se conocen como glucólisis. El producto final de la glucólisis, el piruvato, puede ir en diferentes direcciones dependiendo de las condiciones aeróbicas o anaeróbicas. En aeróbico pasa por el ciclo de Krebs y en anaeróbico pasa por el ciclo de Cori. En el ciclo de Cori, el piruvato se convierte en lactato, esta forma ácido láctico, el ácido láctico provoca fatiga muscular. En condiciones aeróbicas, el piruvato pasa por el ciclo de Krebs.
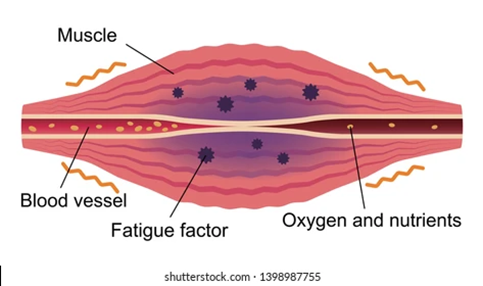
Pensé que esta unidad también era importante ya que el sistema muscular es una red compleja de músculos vitales para el cuerpo humano. Los músculos juegan un papel en todo lo que hacemos. Controlan los latidos del corazón y la respiración, ayudan a la digestión y permiten el movimiento.
Los músculos, como el resto de nuestro cuerpo, prosperan cuando hacemos ejercicio y comemos de manera saludable. Pero demasiado ejercicio puede causar dolor en los músculos. El dolor muscular también puede ser una señal de que algo más grave está afectando a nuestro cuerpo.
Las siguientes condiciones pueden afectar el sistema muscular:
miopatía (enfermedad muscular)
distrofia muscular
esclerosis múltiple (EM)
Enfermedad de Parkinson
fibromialgia
Saber cómo funciona el sistema muscular me dará (un estudiante de medicina) una mejor comprensión sobre cómo tratar sus trastornos.
Tema 7: Energía. Regulación de la glucosa sanguínea
La regulación de la glucosa en el organismo se realiza de forma autónoma y constante a lo largo de cada minuto del día. Los niveles normales de glucosa en sangre deben estar entre 60 y 140 mg / dL para suministrar a las células del cuerpo la energía necesaria. Las células del cerebro no necesitan insulina para llevar la glucosa a las neuronas; sin embargo, debe haber cantidades normales disponibles. Muy poca glucosa, llamada hipoglucemia, priva a las células y demasiada glucosa (hiperglucemia) crea un efecto pegajoso y paralizante en las células. La euglucemia, o azúcar en sangre dentro del rango normal, es naturalmente ideal para las funciones del cuerpo. Se requiere un delicado equilibrio entre las hormonas del páncreas, los intestinos, el cerebro e incluso las glándulas suprarrenales para mantener niveles normales de glucemia.
En todo el cuerpo, las células utilizan la glucosa como fuente de energía inmediata. Para mantener el cuerpo funcionando sin problemas, se necesita una concentración continua de 60 a 100 mg / dL de glucosa en el plasma sanguíneo. Durante el ejercicio o el estrés, el cuerpo necesita una mayor concentración porque los músculos requieren glucosa para obtener energía (Basu et al., 2009). De los tres combustibles para el cuerpo, se prefiere la glucosa porque produce tanto energía como agua a través del ciclo de Krebs y el metabolismo aeróbico. El cuerpo también puede utilizar proteínas y grasas; sin embargo, su descomposición crea cetoácidos, lo que hace que el cuerpo se vuelva ácido, que no es su estado óptimo. El exceso de cetoácidos puede producir acidosis metabólica.
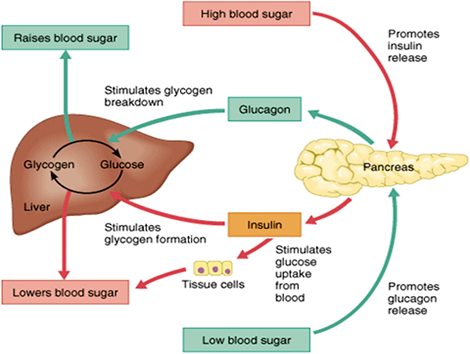
Los tejidos corporales en funcionamiento absorben continuamente glucosa del torrente sanguíneo. Para las personas que no tienen diabetes, una comida de carbohidratos repone la glucosa en sangre circulante aproximadamente 10 minutos después de comer y continúa hasta aproximadamente 2 horas después de comer. Una primera fase de liberación de insulina ocurre aproximadamente 5 minutos después de una comida y una segunda fase comienza aproximadamente a los 20 minutos. Debido a que la duración del efecto de la insulina es de solo 2 horas, la glucemia posprandial (después de las comidas) de 2 horas muestra qué tan bien se liberó y utilizó la insulina en el cuerpo. La comida se descompone en pequeños componentes, incluida la glucosa, y luego se absorbe a través de los intestinos hacia el torrente sanguíneo. La glucosa (energía potencial) que no se utiliza inmediatamente es almacenada por el cuerpo como glucógeno en los músculos, el hígado y la grasa.
El cuerpo está diseñado para sobrevivir y, por lo tanto, almacena energía de manera eficiente, en forma de grasa. La mayoría de los estadounidenses tienen exceso de grasa porque reponen las reservas de glucosa comiendo antes de que sea necesario descomponer la grasa.
Cuando los niveles de glucosa en sangre caen después de 2 horas, el hígado repone la glucosa en sangre circulante liberando glucógeno (glucosa almacenada). El glucógeno es un polisacárido, producido y almacenado principalmente en las células del hígado. El glucógeno proporciona una reserva de energía que se puede movilizar rápidamente para satisfacer una necesidad repentina de glucosa.
- Hormonas del páncreas
La regulación de la glucosa en sangre se realiza en gran parte a través de las hormonas endocrinas del páncreas, un hermoso equilibrio de hormonas que se logra a través de un circuito de retroalimentación negativa. Las principales hormonas del páncreas que afectan la glucosa en sangre son la insulina, el glucagón, la somatostatina y la amilina.
La insulina (formada en las células beta pancreáticas) reduce los niveles de glucemia, mientras que el glucagón (de las células alfa pancreáticas) eleva los niveles de glucemia.
La somatostatina se forma en las células delta del páncreas y actúa como el «policía pancreático», equilibrando la insulina y el glucagón. Ayuda al páncreas a alternar para encender o apagar cada hormona opuesta.
La amilina es una hormona, elaborada en una proporción de 1: 100 con la insulina, que ayuda a aumentar la saciedad, o la satisfacción y el estado de saciedad de una comida, para evitar comer en exceso. También ayuda a retrasar el vaciado del contenido del estómago demasiado rápido, para evitar un aumento rápido en los niveles de glucosa en sangre.
A medida que se ingiere y se digiere una comida que contiene carbohidratos, los niveles de glucosa en sangre aumentan y el páncreas activa la producción de insulina y desactiva la producción de glucagón. La glucosa del torrente sanguíneo ingresa a las células del hígado, estimulando la acción de varias enzimas que convierten la glucosa en cadenas de glucógeno, siempre que tanto la insulina como la glucosa sigan siendo abundantes. En este estado posprandial o «alimentado», el hígado absorbe más glucosa de la sangre de la que libera. Una vez que se ha digerido una comida y los niveles de glucosa en sangre comienzan a descender, la secreción de insulina desciende y la síntesis de glucógeno se detiene. Cuando se necesita para obtener energía, el hígado descompone el glucógeno y lo convierte en glucosa para facilitar su transporte a través del torrente sanguíneo hasta las células del cuerpo. Cuando las concentraciones de glucosa en sangre son bajas, se le indica al hígado que agregue glucosa a la circulación. Cuando las concentraciones de glucosa en sangre son altas, se le indica al hígado y los músculos esqueléticos que eliminen la glucosa de la circulación.
- El papel de la insulina
La insulina es una hormona peptídica producida en las células beta del páncreas que es fundamental para regular el metabolismo de los carbohidratos en el cuerpo. Después de una comida, la insulina se secreta en el torrente sanguíneo. Cuando llega a las células sensibles a la insulina (células del hígado, células grasas y músculo estriado), la insulina las estimula para absorber y metabolizar la glucosa. La síntesis y liberación de insulina de las células beta es estimulada por concentraciones crecientes de glucosa en sangre. La insulina tiene una variedad de efectos que pueden clasificarse como anabólicos o estimulantes del crecimiento.
- El papel del glucagón
El glucagón, una hormona peptídica secretada por el páncreas, eleva los niveles de glucosa en sangre. Su efecto es opuesto al de la insulina, que reduce los niveles de glucosa en sangre. Cuando llega al hígado, el glucagón estimula la glucólisis, la degradación del glucógeno y la exportación de glucosa a la circulación. De esta manera, los efectos del glucagón son catabólicos, descomponen las células, lo opuesto a los efectos anabólicos de la insulina.
El páncreas libera glucagón cuando los niveles de glucosa bajan demasiado. El glucagón hace que el hígado convierta el glucógeno almacenado en glucosa, que se libera en el torrente sanguíneo. Los niveles altos de glucosa en sangre estimulan la liberación de insulina. La insulina permite que la glucosa sea absorbida y utilizada por los tejidos insulinodependientes, como las células musculares. El glucagón y la insulina trabajan juntos automáticamente como un sistema de retroalimentación negativa para mantener estables los niveles de glucosa en sangre.
Este tema es importante para mí como futuro médico porque mantener niveles normales de azúcar en sangre es una parte muy importante para evitar problemas de salud a largo plazo, controlar el peso y simplemente sentirse bien. Los problemas de salud relacionados con los desequilibrios de azúcar en sangre son una carga que crece rápidamente y está alcanzando proporciones epidémicas.
La Asociación Estadounidense de Diabetes estima que más de 100 millones de personas solo en los EE. UU. Tienen problemas de salud relacionados con los desequilibrios de azúcar en la sangre y, sorprendentemente, más del 80% de estas personas no lo saben. No pude encontrar estadísticas de esto aquí en la República Dominicana, pero supongo que también es bueno. Se estima que los costos de salud de las afecciones relacionadas con el desequilibrio del azúcar en sangre superan los $ 250 mil millones por año en costos médicos y reducción de la productividad. Estas cifras preocupantes también se reflejan en un número cada vez mayor de países de todo el mundo, lo que hace que este sea uno de los mayores problemas que enfrenta la salud pública en la actualidad.
Por lo general, cualquier persona puede normalizar sus niveles de azúcar en sangre modificando su dieta, aumentando sus niveles de actividad y tomando un suplemento, etc.
Tema 8: Diuresis como mecanismo de regulación de la homeostasis
El líquido puede entrar al cuerpo en forma de agua preformada, alimentos y bebidas ingeridos y, en menor medida, como agua metabólica que se produce como subproducto de la respiración aeróbica y la síntesis de deshidratación. Se necesita un suministro constante para reponer los líquidos perdidos a través de las actividades fisiológicas normales, como la respiración, la sudoración y la micción. El agua generada a partir del metabolismo bioquímico de los nutrientes proporciona una proporción significativa de las necesidades diarias de agua para algunos artrópodos y animales del desierto, pero proporciona solo una pequeña fracción de la ingesta necesaria para los seres humanos. En el estado de reposo normal, la entrada de agua a través de los líquidos ingeridos es de aproximadamente 2500 ml / día.
La homeostasis del agua corporal se regula principalmente a través de la ingestión de líquidos, que, a su vez, depende de la sed. La sed es el instinto o impulso básico que impulsa a un organismo a ingerir agua.
La sed es una sensación creada por el hipotálamo, el centro de la sed del cuerpo humano. La sed es un componente importante de la regulación del volumen sanguíneo, que se regula lentamente mediante la homeostasis.

La mayor parte de la producción de líquido se produce al orinar. Algo de líquido se pierde a través de la transpiración (parte del mecanismo de control de la temperatura corporal) y como vapor de agua en el aire expirado.
Los mecanismos de control homeostático del cuerpo aseguran que se mantenga un equilibrio entre la ganancia de líquido y la pérdida de líquido. Las hormonas ADH (hormona antidiurética, también conocida como vasopresina) y la aldosterona juegan un papel importante en esto.
Si el cuerpo se está volviendo deficiente en líquidos, los osmoreceptores detectan un aumento de la osmolaridad plasmática. Esto da como resultado un aumento en la secreción de ADH que hace que los riñones retengan líquido y se reduzca la producción de orina.
La aldosterona es el principal producto final del sistema renina-angiotensina y aumenta la expresión de las bombas de ATPasa en la nefrona, lo que provoca un aumento de la reabsorción de agua a través del cotransporte de sodio.
La ADH aumenta la reabsorción de agua al aumentar la permeabilidad de la nefrona al agua, mientras que la aldosterona actúa aumentando la reabsorción de sodio y agua.
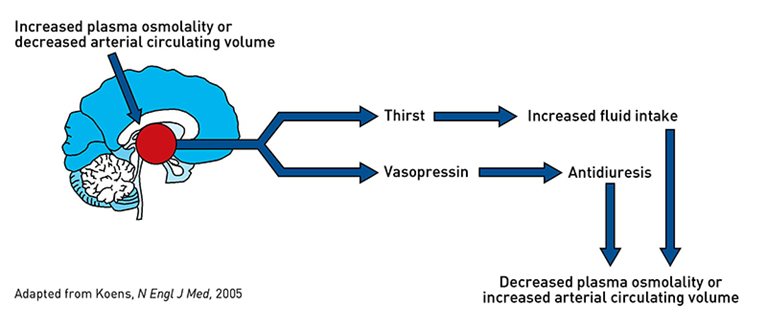
Un osmorreceptor es un receptor sensorial que detecta cambios en la presión osmótica y se encuentra principalmente en el hipotálamo de la mayoría de los organismos homeotérmicos. Los osmorreceptores detectan cambios en la osmolaridad plasmática (es decir, la concentración de solutos disueltos en la sangre).
Cuando la osmolaridad de la sangre cambia (está más o menos diluida), cambia la difusión de agua hacia adentro y hacia afuera de las células osmorreceptoras. Es decir, las células se expanden cuando el plasma sanguíneo está más diluido y se contrae con una concentración más alta.
Cuando los osmorreceptores detectan una osmolaridad plasmática alta (a menudo un signo de un volumen sanguíneo bajo), envían señales al hipotálamo, que crea la sensación biológica de sed. Los osmorreceptores también estimulan la secreción de vasopresina (ADH), que inicia los eventos que reducirán la osmolaridad plasmática a niveles normales.
Sed mediada por el sistema renina-angiotensina.
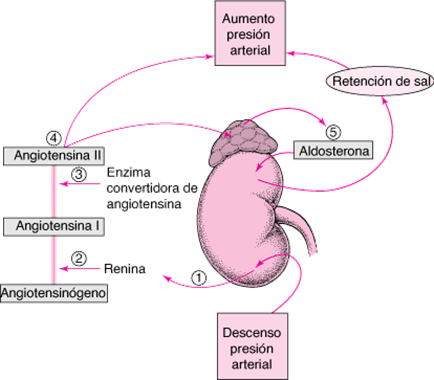
Las células de la mácula densa en las paredes del asa ascendente de Henle de la nefrona son otro tipo de osmorreceptores; sin embargo, estimula el aparato yuxtaglomerular (JGA) en lugar del hipotálamo. Cuando la mácula densa es estimulada por una alta osmolaridad, el JGA libera renina en el torrente sanguíneo, que escinde el angiotensinógeno en angiotensina I. La angiotensina I se convierte en angiotensina II por la ECA en los pulmones. La ECA es una hormona que tiene muchas funciones.
La angiotensina II actúa sobre el hipotálamo para provocar la sensación de sed. También provoca vasoconstricción y la liberación de aldosterona para aumentar la reabsorción de agua en un mecanismo muy similar al de la ADH.
Tenga en cuenta que el sistema renina-angiotensina, y por lo tanto la sed, puede ser causado por otros estímulos además del aumento de la osmolaridad plasmática o la disminución del volumen sanguíneo. Por ejemplo, la estimulación del sistema nervioso simpático y la presión arterial baja en los riñones (disminución de la TFG) estimularán el sistema renina-angiotensina y provocarán un aumento de la sed.
Regulación de la producción de agua.
El líquido puede salir del cuerpo de tres maneras: micción, excreción (heces) y transpiración (sudoración).
Opinión personal:
Este tema también es muy importante para mi carrera. Tiene mucho que ver con medicamentos conocidos como diuréticos. Los diuréticos ayudan al cuerpo a eliminar la sal (sodio) y el agua. La mayoría de ellos ayudan a los riñones a liberar más sodio en la orina. El sodio se lleva el agua de la sangre, lo que reduce la cantidad de líquido que fluye por las venas y arterias. Esto reduce la presión arterial. Los diuréticos generalmente se recetan como tratamiento de primera línea para la presión arterial alta, aunque muchas personas requieren medicamentos adicionales para el control de la presión arterial, como betabloqueantes, inhibidores de la ECA o bloqueadores de los receptores de angiotensina (BRA).
Los diuréticos ayudan a disminuir la presión arterial al reducir la cantidad de sodio y agua en el cuerpo; cuanto menor es el volumen de líquido en el torrente sanguíneo, menos presión hay en las paredes de las arterias. También se recetan para trastornos renales, enfermedad hepática y retención de líquidos causada por insuficiencia cardíaca.
Ejemplos de diuréticos
Hay tres tipos de diuréticos:
Tiazidas
Lazo
Ahorro de potasio
Cada tipo afecta una parte diferente de sus riñones. Algunas píldoras combinan más de un tipo de diurético o combinan un diurético con otro medicamento para la presión arterial.

Los sistemas sensoriales detectan estímulos, como ondas de luz y sonido, y los transducen en señales neuronales que pueden ser interpretadas por el sistema nervioso. Además de los estímulos externos detectados por los sentidos, algunos sistemas sensoriales detectan estímulos internos, como los propioceptores en los músculos y tendones que envían información sobre la posición de las extremidades.
Los sistemas sensoriales incluyen los sistemas visual, auditivo, gustativo (gusto), olfativo (olfato), somatosensorial (tacto, dolor, temperatura y propiocepción) y vestibular (equilibrio, orientación espacial).
Todos los sistemas sensoriales tienen células receptoras especializadas para detectar un tipo particular de estímulo. Por ejemplo, las células ciliadas del oído interno tienen cilios que se mueven en presencia de ondas sonoras, mientras que las neuronas receptoras olfativas de la cavidad nasal tienen receptores que se unen a moléculas aromáticas.
La presencia de un estímulo apropiado desencadena cambios electroquímicos en el sistema nervioso. Este estímulo típicamente cambia el potencial de membrana de una neurona sensorial, desencadenando un potencial de acción. Luego, la información se transmite desde el órgano sensorial a la médula espinal y luego al cerebro, o directamente al cerebro (como en el sistema visual).
Los diferentes tipos de información sensorial, también llamados modalidades, viajan por diferentes vías a través del sistema nervioso central, pero la mayoría se transmite al tálamo, una estructura en el medio del cerebro. Desde aquí, la información sensorial se envía típicamente a áreas de la corteza cerebral dedicadas al análisis de modalidades específicas, por ejemplo, corteza visual primaria o corteza auditiva primaria.
Estas áreas, a su vez, envían información a la corteza de asociación, donde la información sensorial se integra con otros tipos de información para un análisis de nivel superior. En última instancia, el procesamiento neuronal que se produce a través de estas vías y redes permite una percepción precisa de los estímulos sensoriales, como la identidad y ubicación de los objetos en el mundo visual o la comprensión del habla.
RESUMEN:
Toque y dolor
El cuerpo está cubierto de terminaciones nerviosas especializadas para detectar eventos físicos en nuestra piel y órganos internos. Las sensaciones táctiles son transmitidas por varios receptores para el tacto ligero, la vibración, la temperatura y el daño tisular.
Cada receptor sensorial tiene un campo receptivo diferente: la región del cuerpo donde los estímulos de un tipo particular afectan la activación de esa neurona.
El cerebro realiza un seguimiento de qué nervios detectan qué tipos de estímulos e interpreta qué está sucediendo y dónde.
Los nociceptores están especializados en detectar daños en la piel. La detección de daño desencadena potenciales de acción que le indican al cerebro que dé como resultado la percepción del dolor.
Nuestra percepción del dolor es muy sensible al contexto, por lo que los estímulos que se perciben como dolorosos en una situación pueden pasar desapercibidos en otra.
Por desagradable que sea la experiencia, el dolor sirve para mantener nuestra salud y supervivencia.

La visión comienza cuando la córnea y el cristalino refractan la luz para enfocar una imagen en la retina.
Dos tipos de células fotorreceptoras detectan la luz: los bastones son extremadamente sensibles, por lo que funcionan con poca luz, mientras que los conos requieren más luz.
Cada ojo tiene un gran punto ciego, pero normalmente el cerebro «llena» estas regiones, por lo que no nos damos cuenta de ellas.
El campo visual izquierdo estimula diferentes partes de nuestras dos retinas y se informa a la corteza visual derecha, mientras que el campo visual derecho se informa a la corteza izquierda.
Las diferencias en las imágenes visuales de los dos ojos proporcionan señales binoculares de la distancia de los objetos, brindándonos información sobre la profundidad de los objetos en una vista.
Muchas señales monoculares sobre la profundidad, incluidas la oclusión, las señales de tamaño, la perspectiva lineal y la niebla de distancia, complementan las señales binoculares.
Vemos en un rango enorme de intensidades de luz porque la pupila puede cambiar rápidamente de tamaño para controlar la cantidad de luz que ingresa al ojo, pero puede ajustarse solo en un rango pequeño.
Para ajustarnos a mayores cambios de luz, debemos confiar en la adaptación de los fotorreceptores, que puede variar enormemente, pero funciona más lentamente que los cambios en el tamaño de la pupila.
La percepción del color depende de la capacidad de los diferentes conos para responder de manera diferente a la luz de varias longitudes de onda. La mayoría de las personas tienen tres tipos diferentes de conos (conos de longitud de onda corta, media y larga) que, en conjunto, proporcionan una visión tricromática como predijo la teoría tricromática. Nuestra percepción del color depende de la respuesta diferencial de al menos dos tipos diferentes de conos, como predijo la teoría del oponente del color. El cerebro hace suposiciones sobre la información de los ojos, como la suposición de que los objetos no cambian de forma o tamaño, y que la luz proviene de arriba. Muchas ilusiones ópticas explotan estos supuestos, proporcionando casos especiales en los que percibimos algo que no existe porque los supuestos no se aplican.
La psicología de la Gestalt considera que la percepción del todo es más que la suma de las partes. Las personas tienden a percibir continuidades y reconocer características individuales que están juntas o de forma similar para ser parte de un objeto completo.
Audición.
Detectamos ondas de moléculas de aire vibrantes, llamadas sonido, cuando nuestro oído externo (pabellón auricular) canaliza el sonido hacia el tímpano (tímpano).
En el oído medio, tres huesos diminutos (huesecillos) transmiten las vibraciones del tímpano al oído interno, una estructura en forma de caracol llamada cóclea. Las vibraciones de los huesecillos se transmiten a la ventana oval de la cóclea llena de líquido. Dentro de la cóclea, las vibraciones hacen que las membranas vibren hacia arriba y hacia abajo.
Los sonidos de diferentes frecuencias hacen que vibren diferentes áreas de las membranas cocleares. Las frecuencias altas estimulan el extremo estrecho cerca de la ventana ovalada y las frecuencias bajas afectan el extremo más ancho de la punta. Las células ciliadas de la membrana coclear detectan el movimiento y envían señales sobre el sonido al cerebro.
Percibimos la fuente de un sonido comparando la entrada con los dos oídos (señales binaurales), comparando la latencia y la intensidad del sonido. Los sonidos que llegan al oído izquierdo primero se originaron en algún lugar a nuestra izquierda. Los sonidos que son más fuertes en el oído derecho se originaron en algún lugar a nuestra derecha.

Tanto el gusto como el olfato dependen de células receptoras sensoriales con receptores de membrana especializados que reconocen las sustancias químicas y responden a ellas. Por tanto, ambos sistemas dependen de receptores quimiosensoriales y ambos contribuyen al sabor de los alimentos.
Las papilas gustativas de la lengua son estructuras complejas. Cada uno contiene uno de los cinco tipos diferentes de células receptoras del gusto que detectan sabores salados, amargos, dulces, agrios o umami. El centro de la lengua tiene pocas papilas gustativas, pero todas las regiones con papilas gustativas pueden detectar cada uno de los cinco sabores.
Hay cientos de tipos diferentes de neuronas receptoras olfativas, todas ellas encontradas en una hoja llamada epitelio olfatorio dentro de nuestras cavidades nasales.
Las neuronas del receptor olfatorio tienen axones que pasan a través de pequeños orificios en el cráneo para estimular las neuronas en el bulbo olfatorio del cerebro.
Opinión personal:
Debido al COVID-19, miles de personas en todo el mundo han perdido el sentido del olfato, algunas de ellas durante meses. Pero como muchos otros síntomas del virus SARS-CoV-2, la anosmia o la incapacidad para oler no es un fenómeno nuevo. La anosmia puede ser causada por infecciones virales como la gripe, por lesiones cerebrales traumáticas o por pólipos nasales. Algunas personas simplemente nacen sin sentido. Aunque a menudo se pasa por alto, los trastornos del olfato como la anosmia o la hiposmia, una capacidad reducida para oler, son problemas relativamente comunes.
.
Aunque a menudo no apreciamos poder oler, vivir sin él puede ser una prueba tanto física como emocional. Los anósmicos no pueden saber si algo en la estufa se está quemando, y debido a que el olfato y el sabor están íntimamente relacionados, no pueden experimentar sabores complejos. Muchas personas con pérdida crónica del olfato informan sentimientos de depresión, ansiedad y aislamiento.
Tema 10: Sangre: Tipificación.
Antígenos, anticuerpos y reacciones transfusionales
Los antígenos son sustancias que el organismo no reconoce como propias y que, por tanto, desencadenan una respuesta defensiva de los leucocitos del sistema inmunológico.
Los antígenos son generalmente proteínas grandes, pero pueden incluir otras clases de moléculas orgánicas, incluidos carbohidratos, lípidos y ácidos nucleicos. Después de una infusión de sangre incompatible, aparecen eritrocitos con antígenos extraños en el torrente sanguíneo y desencadenan una respuesta inmunitaria. Las proteínas llamadas anticuerpos (inmunoglobulinas), que son producidas por ciertos linfocitos B llamados células plasmáticas, se adhieren a los antígenos en las membranas plasmáticas de los eritrocitos infundidos y hacen que se adhieran entre sí.
Debido a que los brazos de los anticuerpos en forma de Y se adhieren al azar a más de una superficie de eritrocitos que no es el propio, forman grupos de eritrocitos. Este proceso se llama aglutinación.
Los grupos de eritrocitos bloquean los pequeños vasos sanguíneos en todo el cuerpo, privando a los tejidos de oxígeno y nutrientes.
A medida que los grupos de eritrocitos se degradan, en un proceso llamado hemólisis, su hemoglobina se libera al torrente sanguíneo. Esta hemoglobina viaja a los riñones, que son los responsables de la filtración de la sangre. Sin embargo, la carga de hemoglobina liberada puede abrumar fácilmente la capacidad del riñón para eliminarla y el paciente puede desarrollar rápidamente insuficiencia renal.
Se han identificado más de 50 antígenos en las membranas de los eritrocitos, pero los más importantes en términos de daño potencial para los pacientes se clasifican en dos grupos: el grupo sanguíneo ABO y el grupo sanguíneo Rh.
El grupo sanguíneo ABO.
Aunque el nombre del grupo sanguíneo ABO consta de tres letras, la tipificación sanguínea ABO designa la presencia o ausencia de solo dos antígenos, A y B. Ambos son glicoproteínas. Las personas cuyos eritrocitos tienen antígenos A en la superficie de sus membranas eritrocitarias se denominan tipo sanguíneo A, y aquellas cuyos eritrocitos tienen antígenos B son tipo sanguíneo B. Las personas también pueden tener antígenos A y B en sus eritrocitos, en cuyo caso son del tipo sanguíneo AB. Las personas que no tienen antígenos A ni B se denominan tipo de sangre O. Los tipos de sangre ABO están determinados genéticamente.
Normalmente, el cuerpo debe estar expuesto a un antígeno extraño antes de que se pueda producir un anticuerpo. Este no es el caso del grupo sanguíneo ABO. Las personas con sangre tipo A, sin ninguna exposición previa a sangre incompatible, tienen anticuerpos preformados contra el antígeno B que circula en su plasma sanguíneo. Estos anticuerpos, denominados anticuerpos anti-B, causarán aglutinación y hemólisis si alguna vez encuentran eritrocitos con antígenos B. De manera similar, un individuo con sangre tipo B tiene anticuerpos anti-A preformados. Los individuos con sangre tipo AB, que tiene ambos antígenos, no tienen anticuerpos preformados para ninguno de estos. Las personas con sangre tipo O carecen de los antígenos A y B en sus eritrocitos, pero tanto los anticuerpos anti-A como los anti-B circulan en el plasma sanguíneo.
Grupos sanguíneos Rh.
El grupo sanguíneo Rh se clasifica según la presencia o ausencia de un segundo antígeno eritrocitario identificado como Rh. (Se descubrió por primera vez en un tipo de primate conocido como macaco rhesus, que se usa a menudo en la investigación porque su sangre es similar a la de los humanos). Aunque se han identificado docenas de antígenos Rh, solo uno, designado D, es clínicamente importante. Aquellos que tienen el antígeno Rh D presente en sus eritrocitos, aproximadamente el 85 por ciento de los estadounidenses, se describen como Rh positivos (Rh +) y aquellos que carecen de él son Rh negativos (Rh−). Tenga en cuenta que el grupo Rh es distinto del grupo ABO, por lo que cualquier individuo, sin importar su tipo de sangre ABO, puede tener o carecer de este antígeno Rh. Al identificar el tipo de sangre de un paciente, el grupo Rh se designa agregando la palabra positivo o negativo al tipo ABO. Por ejemplo, A positivo (A +) significa sangre del grupo A ABO con el antígeno Rh presente, y AB negativo (AB−) significa sangre del grupo ABO AB sin el antígeno Rh.
Los médicos pueden determinar el tipo de sangre de un paciente de forma rápida y sencilla utilizando anticuerpos preparados comercialmente. Una muestra de sangre desconocida se coloca en pocillos separados. En un pocillo se agrega una pequeña cantidad de anticuerpo anti-A y en otro una pequeña cantidad de anticuerpo anti-B. Si el antígeno está presente, los anticuerpos causarán una aglutinación visible de las células. La sangre también debe analizarse para detectar anticuerpos Rh.
Para evitar reacciones a las transfusiones, es mejor transfundir solo los tipos de sangre compatibles; es decir, un receptor de tipo B + idealmente debería recibir sangre solo de un donante de tipo B + y así sucesivamente. Dicho esto, en situaciones de emergencia, cuando una hemorragia aguda amenaza la vida del paciente, es posible que no haya tiempo para realizar pruebas cruzadas para identificar el tipo de sangre. En estos casos, se puede transfundir sangre de un donante universal, un individuo con sangre tipo O−. Recuerde que los eritrocitos de tipo O no presentan antígenos A o B. Por lo tanto, los anticuerpos anti-A o anti-B que puedan estar circulando en el plasma sanguíneo del paciente no encontrarán ningún antígeno de superficie de eritrocitos en la sangre donada y, por lo tanto, no serán provocados a una respuesta. Un problema con esta designación de donante universal es que si el individuo O− tuvo una exposición previa al antígeno Rh, los anticuerpos Rh pueden estar presentes en la sangre donada. Además, la introducción de sangre tipo O en un individuo con sangre tipo A, B o AB introducirá, no obstante, anticuerpos contra los antígenos A y B, ya que estos siempre están circulando en el plasma sanguíneo tipo O. Esto puede causar problemas al receptor, pero debido a que el volumen de sangre transfundida es mucho menor que el volumen de la propia sangre del paciente, los efectos adversos de los relativamente pocos anticuerpos plasmáticos infundidos son típicamente limitados. El factor Rh también juega un papel. Si los individuos Rh− que reciben sangre han tenido una exposición previa al antígeno Rh, los anticuerpos para este antígeno pueden estar presentes en la sangre y desencadenar la aglutinación hasta cierto punto. Aunque siempre es preferible comparar la sangre de un paciente antes de la transfusión, en una verdadera situación de emergencia que pone en peligro la vida, esto no siempre es posible y estos procedimientos pueden implementarse.
Un paciente con el tipo de sangre AB + se conoce como receptor universal. En teoría, este paciente puede recibir cualquier tipo de sangre, porque la propia sangre del paciente, que tiene antígenos A y B en la superficie de los eritrocitos, no produce anticuerpos anti-A o anti-B. Además, un paciente Rh + puede recibir sangre Rh + y Rh−. Sin embargo, tenga en cuenta que la sangre del donante contendrá anticuerpos circulantes, nuevamente con posibles implicaciones negativas.
En la escena de accidentes de vehículos múltiples, enfrentamientos militares y desastres naturales o causados por humanos, muchas víctimas pueden sufrir simultáneamente una hemorragia aguda, pero es posible que la sangre tipo O no esté disponible de inmediato. En estas circunstancias, los médicos pueden al menos intentar reemplazar parte del volumen de sangre que se ha perdido. Esto se realiza mediante la administración intravenosa de una solución salina que proporciona líquidos y electrolitos en proporciones equivalentes a las del plasma sanguíneo normal. Se está investigando para desarrollar una sangre artificial segura y eficaz que lleve a cabo la función de transporte de oxígeno de la sangre sin los glóbulos rojos, permitiendo transfusiones en el campo sin preocuparse por la incompatibilidad. Estos sustitutos de la sangre normalmente contienen portadores de oxígeno a base de hemoglobina y perfluorocarbono.
Opinión personal:
Este es un tema muy interesante. Hay muchos detalles e información importantes que el proveedor de atención médica debe conocer sobre el paciente antes de realizar cualquier procedimiento o prescribir un medicamento. Uno de esos datos es el tipo de sangre. Los primeros grupos sanguíneos fueron descubiertos por Karl Landsteiner en 1901. Landsteiner estaba investigando el hecho de que algunas transfusiones de sangre tenían éxito y otras podían ser potencialmente letales. Hizo una investigación en la que demostró que el suero de una persona conduce a la aglutinación de glóbulos de otra en algunos casos, pero en otros no se produce aglutinación. En sus experimentos descubrió los primeros tres tipos de sangre A, B y O.
Este tema es primordial para nosotros, los estudiantes de medicina, porque conocer la información sobre el tipo de sangre del paciente es extremadamente importante durante la transfusión de sangre porque los anticuerpos para ciertos antígenos de ataque del tipo sanguíneo están presentes en los glóbulos rojos de sangre extraña que causan aglutinación – aglutinación de glóbulos rojos. Por lo tanto, los glóbulos con antígeno A en su membrana superficial se verán afectados por los anticuerpos A, los glóbulos rojos con antígeno B reaccionan con los anticuerpos B y los glóbulos rojos con antígeno Rh reaccionan con anticuerpos Rh. Si al receptor con el tipo A se le administra sangre que contiene anticuerpos A (tipos B y O), se producirá una aglutinación y es posible un resultado letal.
